Qu’est-ce qu’une rétinopathie diabétique ?
La rétinopathie diabétique est l’expression de la micro-angiopathie (altération des petits vaisseaux sanguins- capillaires) au niveau de l’œil.
La rétinopathie diabétique apparaît en moyenne après 15 ans d’évolution du diabète.
La rétinopathie diabétique en chiffres :
La rétinopathie diabétique représente :
Les facteurs de risque systémiques :
- Le sexe : la baisse de l’acuité visuelle et la cécité touchent deux fois plus les femmes que les hommes.
- L’âge du patient : le risque de développer une rétinopathie diabétique augmente avec l’âge.
- L’âge au moment du diagnostic : le risque de développer une rétinopathie diabétique ainsi que son évolutivité augmentent quand l’âge du patient au moment du diagnostic diminue (<30ans).
- Le type de diabète : la rétinopathie diabétique est plus fréquente et plus grave dans le type I.
- La durée du diabète : l’aggravation de la rétinopathie diabétique est statistiquement liée à la duré d’évolution du diabète. Une rétinopathie diabétique est retrouvée chez 50% des diabétiques après 10 ans d’évolution et chez 80 à 100% après 20 ans.
- Le contrôle glycémique : une glycémie mal contrôlée peut multiplier par deux l’incidence de la rétinopathie diabétique.
- L’hypertension artérielle (+++) : une HTA mal équilibrée est responsable d’une rétinopathie et d’une maculopathie diabétiques plus précoces et plus évolutives.
Les Symptômes
La rétinopathie diabétique se développe insidieusement.
Le dépistage systématique et régulier est indispensable.
Une baisse de l’acuité visuelle n’apparait qu’en cas de complication de la rétinopathie diabétique ou l’apparition d’une maculopathie (œdème maculaire associé).
Quelles sont les différentes formes cliniques ?
Le diabète entraine une atteinte de la rétine périphérique (la rétinopathie diabétique) et de la rétine centrale (œdème maculaire)
Le diabète favorise la survenue de la cataracte et du glaucome.
Comment faire le diagnostic ?
Seul un ophtalmologiste peut poser le diagnostic de rétinopathie ou de maculopathie diabétique. Un examen ophtalmologique complet est nécessaire avec réalisation d’un fond d’œil (après dilatation des pupilles).
Des examens complémentaires peuvent être indiqués en fonction des résultats de l’examen clinique :
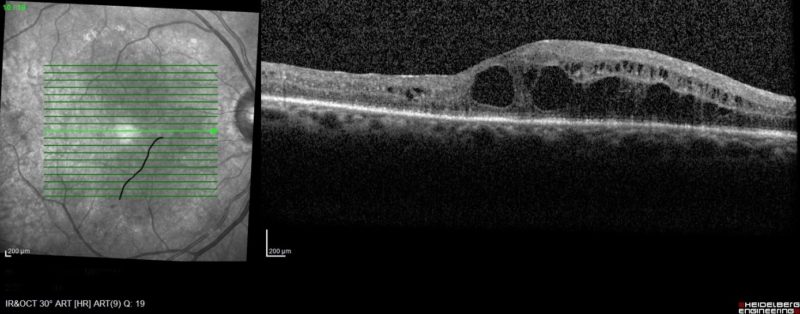
- Tomographie à cohérence optique
- Angiographie à la fluorescéine

Comment traiter ?
- Traitement des facteurs de risque généraux :
- Équilibration du diabète
- Traitement des facteurs aggravants : HTA, hyperlipidémie, néphropathie, surveillance plus étroite pendant la grossesse.
- Traitement au laser Argon de la rétine périphérique : panphotocoagulation rétinienne (le but de ce traitement est de stabiliser la perte d’acuité visuelle)
- Injection intra-vitréenne de facteurs anti-VEGF ou de corticoïdes retards (traitement disponible depuis quelques années et a pour but de traiter la maculopathie diabétique œdémateuse)
- Chirurgie oculaire : peut être proposée dans certains cas de rétinopathie diabétique compliquée (hémorragie intravitréenne, décollement de rétine…)
Un traitement ophtalmologique sera proposé en fonction de l’atteinte.
Une prise en charge précoce est importante pour le pronostic visuel ce qui explique l’importance du dépistage régulier chez l’ophtalmologiste même en l’absence de symptôme et d’une prise en charge rapide en cas de symptôme.